泌尿器系
- ホーム >
- 泌尿器系
慢性腎炎
<背景・疫学>
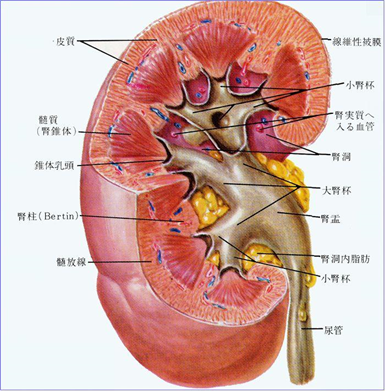
腎臓内にあり、血液のろ過を行っている糸球体を中心に、慢性の炎症が見られる疾患。腎臓病の中で最も多く、タンパク尿や血尿、それに伴う症状が1年以上にわたって持続する。慢性腎炎はさまざまな病気の総称で、慢性的な経過から腎不全に至るもの、症状が進行しにくいものなどいくつかのタイプがある。
<原因>
原因は、急性の腎炎が慢性化することや自己免疫疾患の影響などさまざまで、原因不明の場合もある。小学校高学年以後に多く発症する慢性腎炎の中で、最も頻度が高いIgA腎症は、何らかの抗原が体に入ることでIgAという抗体が産出され、その免疫複合体が尿をろ過する糸球体に沈着して炎症を起こす病気。原因は不明で、リンパ球の機能異常、細菌やウイルス感染症、遺伝的な素因などが関係していると考えられている。
また加齢により腎機能は低下していくため、超高齢化社会の日本では件数が増加している。

<一般的治療法>
 完全に治すことはできない。治療の目的は、タンパク尿や血尿を改善し、症状の悪化を防ぎ、腎不全に移行しないようにすることとなる。治療の基本は薬物療法や食事療法で、症状が軽い場合は経過観察のみで良い場合もある。一部の慢性腎炎にはステロイド薬や免疫抑制薬などの免疫を抑える治療が有効。治療が難航する場合には、扁桃を摘出することもある。食事療法ではタンパク制限や食塩制限を行い、血圧の維持、体重管理などで病状をコントロールしていく。
完全に治すことはできない。治療の目的は、タンパク尿や血尿を改善し、症状の悪化を防ぎ、腎不全に移行しないようにすることとなる。治療の基本は薬物療法や食事療法で、症状が軽い場合は経過観察のみで良い場合もある。一部の慢性腎炎にはステロイド薬や免疫抑制薬などの免疫を抑える治療が有効。治療が難航する場合には、扁桃を摘出することもある。食事療法ではタンパク制限や食塩制限を行い、血圧の維持、体重管理などで病状をコントロールしていく。
重症化し、腎臓の機能不全に陥った場合には、人工透析や腎移植などの手段が取られる。
ネフローゼ症候群
<背景・疫学>
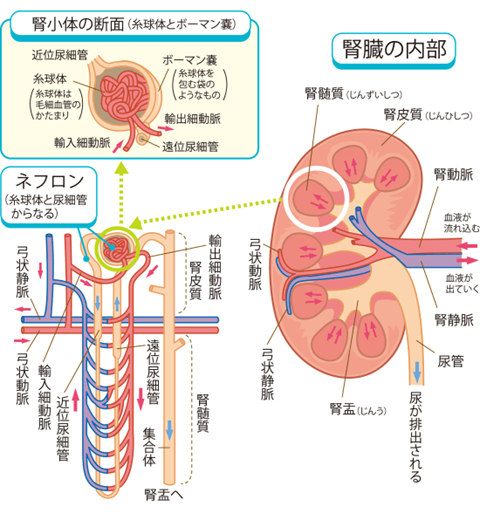
尿中に血漿タンパクが出てしまうため、その結果、むくみ(浮腫)が起こる疾患です。むくみは、低タンパク血症が起こるために血管の中の水分が減って血管の外に水分と塩分が増えるために起こる。
高度になると肺やお腹、さらに心臓や陰嚢にも水がたまる。また低タンパク血症は血液中のコレステロールも増やし、その他、腎不全、血栓症(肺梗塞、心筋梗塞、脳梗塞など)、感染症などを合併する危険性がある。
<原因>
膜性糸球体炎、糖尿病性腎症、IgA性腎症、自己免疫性のものなど、原因は様々。
腎臓自体に問題があるもの、全身症状があるものなど、機序により原因も分かれる。
<一般的治療法>
 基本的には入院での治療が必要となる。続発性の場合は原因疾患の治療が行われる。タンパク質及び塩分の摂取制限があり、塩分であれば一日5~7g、摂取カロリーは35kcal/kg/日とする食事療法が取られる。
基本的には入院での治療が必要となる。続発性の場合は原因疾患の治療が行われる。タンパク質及び塩分の摂取制限があり、塩分であれば一日5~7g、摂取カロリーは35kcal/kg/日とする食事療法が取られる。
膀胱炎

<背景・疫学>
一般によくいわれている膀胱炎は急性(単純性)膀胱炎のことで、頻尿、排尿の終わりごろの痛み、残尿感といった症状があり、発熱はほとんどない。持病がない方に起きる膀胱炎で、性的活動期の女性に多いとされる。
<原因>
原因となる微生物は80%が大腸菌となる。女性の場合、腸内細菌が肛門から膣に侵入し、膣で繁殖した菌が尿道、膀胱と登っていって膀胱に炎症を起こす。女性は肛門や膣が尿道口と近い上に、尿道が約4cmと男性の1/4の長さしかないため、菌が侵入して膀胱まで到達しやすい構造になっている。
本来、閉経前の女性は膣の常在菌が膣内を強い酸性に保ち、有害な菌が繁殖しないように守っているが、性行為等によって大腸菌が繁殖すると発症しやすくなってしまう。それに対して閉経後の女性は膣内の常在菌が減少しており、膀胱炎を繰り返しやすい環境になっている。
また、夏は汗をかいて脱水傾向になりやすく、尿量が減って細菌を洗い流しにくいため、冬より膀胱炎を起こしやすくなる。
<一般的治療法>
抗生剤の処方がまず用いられる。しかし、最近は薬剤耐性菌も増えているので、効果が不十分な場合は抗生剤の種類を変えます。抗生剤が効いて尿検査の結果も改善しているにも関わらず症状が続く場合は、猪苓湯や五淋散等の漢方が使われることもある。治療中は十分な水分摂取を心掛け、排尿とともに細菌を体外へ排出するように指導される。治療が遅れると腎臓まで菌が昇り、腎盂腎炎になって高熱がでたり、腎不全になってしまうことがある。
前立腺肥大

<背景・疫学>
前立腺は精液の一部を作る、男性だけが持つ臓器。栗の実ほどの大きさだが、加齢とともにこの前立腺が大きくなってしまうのが、前立腺肥大症である。50歳代以降の男性の2割以上が罹患していると言われる。良性の疾患ではあるが、頻尿や、尿の出方が悪くなるなど、日常生活において支障が出る事もある。
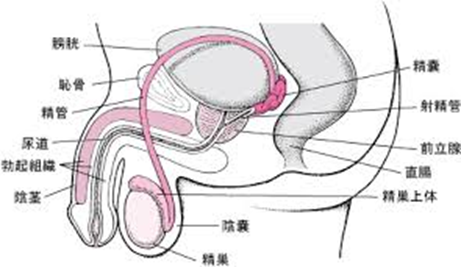
前立腺は膀胱の下にあり、中を尿道が通る。栗の実ほどの大きさで、その重さは数グラムほど。前立腺の機能などについては、まだ解明されていない部分もあるが、精液の構成成分となる前立腺液の分泌がおもな働き。さらに精子に栄養を与える、精子の運動能力を高めるといった働きや、射精における収縮、尿の排泄などの役割も担う。<原因>
前立腺肥大症の原因については、現在のところはっきりしたことは分かっていない。ただ、加齢とともに男性ホルモンの分泌が減り、そのために男性ホルモンと女性ホルモンのバランスが崩れることがおもな原因と考えられている。
また、前立腺および膀胱、尿道への刺激を繰り返していると、症状がでやすいとされる。長時間寒冷所にいる、水泳などで身体を冷やす、イスに座りっぱなしなどの生活スタイルがそれにあたる。また、短時間での大量の水やアルコールの摂取などもリスクを上げる要因と考えられている。

<一般的治療法>
症状が軽ければ、まず薬物療法を行われる。薬の効果は症状が軽いうちほど高いが、放置したまま悪化してしまうと外科的手術が必要になる場合も少なくない。
陰萎(インポテンツ、ED)
<背景・疫学>
陰萎(以下、ED)は「性交時に十分な勃起が得られないため、あるいは十分な勃起が維持できないため、満足な性交が行えない状態」と定義される。バイアグラなどの普及により、EDの治療もオープンになったが、成人男性の10~15%がEDを含む性機能不全に該当するといわれている。加齢や病気などによる身体的原因と、ストレスなどの心理的原因のふたつに分かれ、いずれの原因であっても、血流の低下が起こり、性機能不全の状態が続くと、しだいにペニスの血管が収縮して筋肉細胞も萎縮してしまう。そうなると、勃起はより因難になり、さらに精神的ダメージが重なり、失敗から怖れが生じ、最終的には性欲も性に対する興味も失ってしまうことになっていく。
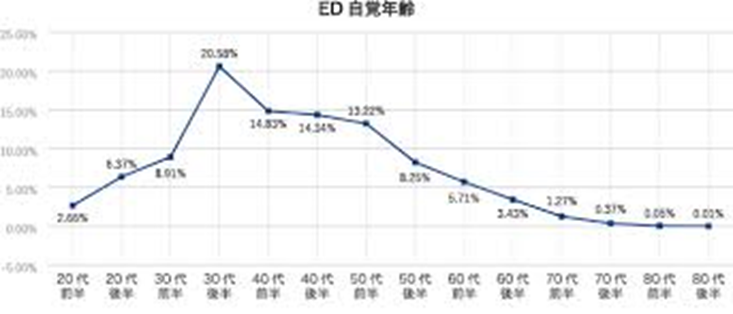
<原因>
身体的な原因と心理的な原因に分けられる。
・身体的な原因
ひとつには、尿道下裂など陰茎の変型があげられる。また、脳卒中や頭部外傷、脊髄損傷、骨盤内臓器の手術後などの神経系の障害によるもの。陰茎の血管の狭窄などによって血流量が減ることで起きるもの。脳下垂体や副腎、睾丸などのホルモンを分泌する器官の障害によるものなど、様々。
また、避けることのできない原因のひとつに老化がある。精子をつくる機能は30~40歳頃から老化が始まり、ホルモンをつくる機能も低下する。それに伴い、個人差はあるが、勃起能力や射精能力は次第に減少するため、勃起力も弱まっていく。
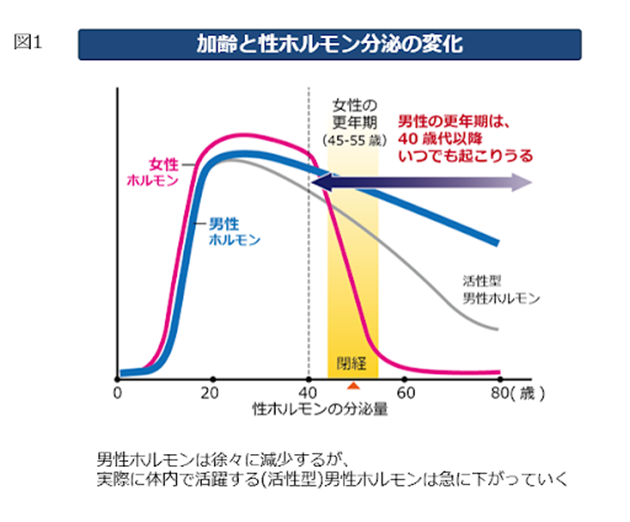
・心理的な原因
性知識が乏しいうちの性行為の失敗や、早漏などにより、その後の性交に対して恐怖感をもってしまい、性的欲求があっても挿入時に萎えてしまい、うまくいかない場合がある。このように、自信喪失からEDなってしまうもの。また、仕事や生活環境などで激しいストレスに長期間さらされると、副交感神経やホルモン分泌に影響が及び、性欲が阻害されて起こるものがある。
うつ病や自律神経失調症などの心身症では、性欲そのものが減退したり、自律神経の調節異常などにより勃起が起きにくくなり、また心理的なバイアスも相まってより症状が長引いてしまう事もある。
<一般的治療法>
原因によりさまざまな治療法が用いられる。
・心理療法、カウンセリング
心理療法の一つとしてノンエレクト法がある。これは勃起を禁止することで性行為時の勃起に対するストレスを取り除く方法の一つである。機能性(心因性)勃起機能障害の患者さんが適応となる。
・薬物治療
機能性、器質性勃起障害の両方の場合に適応になります。現在ではバイアグラやレビトラ、シアリスを使用した治療が中心で、効果としては約7~8割とされる。これらの薬剤は陰茎海綿体平滑筋を緩める作用を増強させ、海綿体の血液貯留をうながすことで勃起を起こしやすくする薬となる。
・男性ホルモン補充療法
加齢にともない男性ホルモンが低下し性欲低下を含めた勃起機能障害の患者さんに適応となる。注射による男性ホルモンの補充を行う。
このほか、陰茎に勃起を起こさせる薬を陰茎海綿体に注射する方法なども取られる。