運動器系
- ホーム >
- 運動器系
ムチウチ症(頸椎捻挫)
<疫学・背景>
むち打ち症とは、一般的に、追突事故などによって、頭部が鞭の動きのように前後に過度の屈伸をし、首の組織に損傷を生じたために起こる症状と言われている。
むち打ち損傷は、損傷そのものではなくその損傷を負うこととなった原因を示す用語で病名ではなく、医師の診断書に「むち打ち症」とは記載されず、「頸椎捻挫・頸部捻挫・頸部損傷・頸部挫傷・外傷性頸部症候群」等と記載されるのが通常。
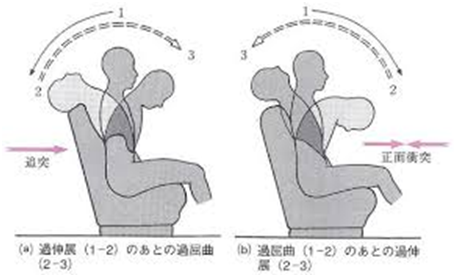
<原因>
「頚椎捻挫型」「根症状型」「バレ・リユウー症状型」「脊髄症状型」「脳髄液減少症」に分類される。
・頸椎捻挫型
交通事故による「むち打ち症」の約7~8割は、「頚椎捻挫」とされている。
自動車の衝突や追突により頸部が衝撃を受けることで、首の筋肉や靭帯、あるいは関節包(関節を包む組織)が損傷してしまうのが「頚椎捻挫」とされる。また、頚椎周りの筋肉を損傷した場合は、「頸部挫傷」と診断されることもある。
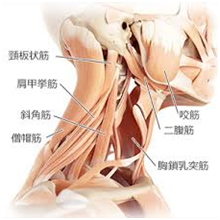
・根症状型
「根症状型」または「神経根障害」と呼ばれるむち打ち症は、神経がダメージを受けた場合に起こるもの。
首は7つの骨が積み重なってできている。この骨が交通事故などで衝撃をうけた際、それぞれが元の位置からずれてしまう事によって、骨の中を走っている神経が圧迫されたり、引き伸ばされたりすることにより、神経根症状が出る。
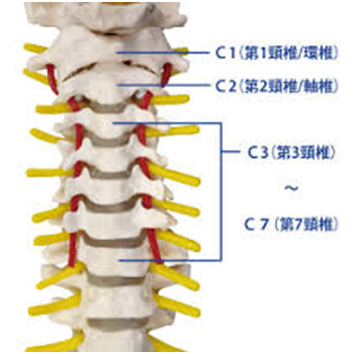
・バレ・リュー症状型
「バレ・リュー症状型」は、症状は「根症状型」に似ていますが、損傷を受けた神経が交感神経だった場合に起こる。
痛みやコリといった症状の他、めまいや耳鳴り、食欲不振や倦怠感など、自律神経を介した様々な身体症状が起こる状態。

・脊髄症状型
脊髄とは、脳から連続する中枢神経で、脊椎の中の脊髄腔を通っている。脊髄が損傷すると身体の麻痺、知覚障害、歩行障害が起こることがあり、下肢に伸びている神経が損傷すると下肢の痺れや知覚異常が起こり、歩行障害につながる。膀胱や直腸の障害が起こり、排便・排尿に支障をきたす恐れもある。後遺障害として残ってしまう可能性が高く、「むち打ち症」の中でも最も深刻なケース。
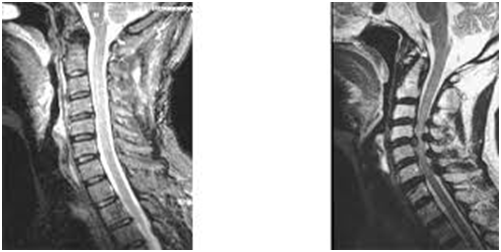
・脳脊髄液減少症
「脳髄液減少症」あるいは「脳脊髄液減少症」は、直接首の神経や軟体組織がダメージを追う症状ではない。脳は外部からの衝撃を軽減させるために脳脊髄液と呼ばれる液体の中に浮いている。この脳脊髄液を包んでいる膜が交通事故などの強い衝撃で破れ、脳脊髄液が漏れてしまうことがある。すると脳全体が沈んでしまい、さまざまな症状を引き起こす。
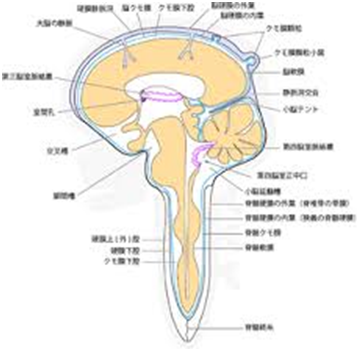
<診断>
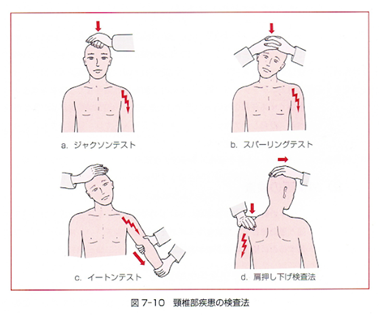
ムチウチ症が交通事故を起点として起こることが多いため、MRIなどの画像診断は特に用いられている。また、神経学的な検査として、ジャクソンテスト・スパーリングテスト・腱反射検査なども行われる。

<一般的治療法>
受傷直後は、なるべく首を動かさずに固定する。「ネックカラー」という固定具を装着するケースもある。
痛みが特に強いケースや、損傷が交感神経に及んでいるバレ・リュー症候群の場合などには、局所的に注射をすることで症状を抑えることもある。バレ・リュー症候群では「星状神経節ブロック」と呼ばれる神経ブロック注射が行われることが多い。
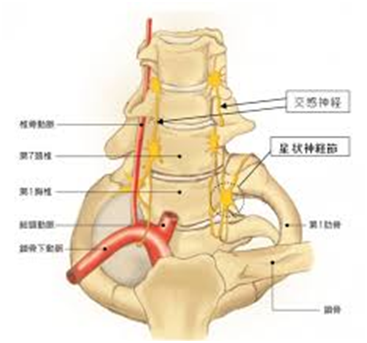
また、患部を温めて血行をよくすることにより、症状の改善を目指す。
症状が落ち着いてきたら、頸部を動かして運動療法をしたり、頸部を引っ張る牽引などのリハビリを実施する。
肩こり
<背景・疫学>
人間は二足歩行をするために、もともと首や腰に負担がかかりやすい体をしている。
首から肩にかけての筋肉が姿勢を保つために緊張し、血行が悪くなって、重く感じるのが肩こりである。
肩こりを引き起こす主な要因としては、筋肉疲労と血行不良、末梢神経の傷などが挙げられる。それらの要因が単独、または、互いに関連し合いながら肩こりを引き起こしている。
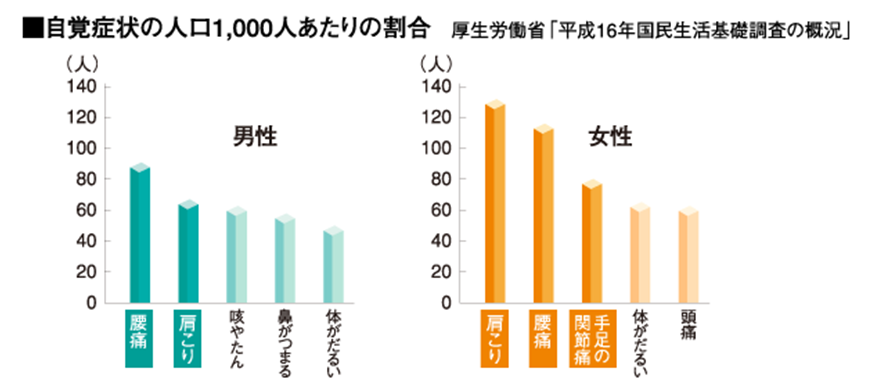
平成16年国民生活基礎調査では、男女ともに自覚症状として肩こりを訴える割合が高い。
<原因>
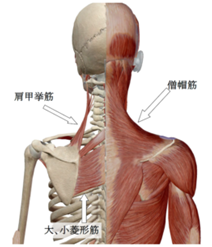 首や背中が緊張するような姿勢での作業、姿勢の良くない人(猫背・前かがみ)、運動不足、精神的なストレス、なで肩、連続して長時間同じ姿勢をとること、ショルダーバッグ、冷房などが原因になる。
首や背中が緊張するような姿勢での作業、姿勢の良くない人(猫背・前かがみ)、運動不足、精神的なストレス、なで肩、連続して長時間同じ姿勢をとること、ショルダーバッグ、冷房などが原因になる。
特に肩こりを引き起こしやすい状態として、以下が挙げられる。
・同じ姿勢でのデスクワーク
・眼精疲労
・運動不足による筋肉疲労と血行不良
・ストレスによる緊張
・寒さによる肩の筋肉の緊張、自律神経の乱れ
<診断>
問診や神経学的診察、特に触診で僧帽筋の圧痛と筋緊張、肩関節可動域や頚椎疾患のチェックなどで診断する。
頚椎疾患、頭蓋内疾患、高血圧症、眼疾患、耳鼻咽喉疾患、肩関節疾患の随伴症状としての「肩こり」も少なくない。
<一般的治療法>
・マッサージ療法(筋肉の血流を改善させ、筋緊張をやわらげる)
・温熱療法(蒸しタオル、入浴などで筋緊張をやわらげる)
・運動療法(筋力強化)
・安静
・薬物療法(シップ薬、筋弛緩薬、局所注射など)
・姿勢指導
寝違い
<背景・疫学>
 睡眠中に無理な姿勢を取ったり、無理な首の動かし方をすることで首の筋肉に負担がかかり、筋違えを起こして筋肉痛に似た痛みが生じる症状のこと。一種の結合織炎と考えられている。症状は軽い場合から重い場合まで様々であり、寝違えによってプロスポーツ選手が欠場することもある。
睡眠中に無理な姿勢を取ったり、無理な首の動かし方をすることで首の筋肉に負担がかかり、筋違えを起こして筋肉痛に似た痛みが生じる症状のこと。一種の結合織炎と考えられている。症状は軽い場合から重い場合まで様々であり、寝違えによってプロスポーツ選手が欠場することもある。
<原因>
検査や画像でとらえられるような変化がないのが一般的で、睡眠中不自然な姿勢が続いたために一部の筋肉が虚血状態となっている、前日などにいつもはしないスポーツや労働をして一部の筋肉が痙攣している、頸椎後方の関節包に炎症がある、などの原因が考えられている。筋肉の虚血・疲労や関節包に炎症を起こす原因は、上肢の使い過ぎ、同じ姿勢の持続などが考えられる。
<診断>
起床時に痛くなり、数時間から数日で痛みが改善していくようなら、徐々に首を動かしていくことで治っていくのが一般的。痛みが強い場合には整形外科を受診し、手足のしびれはないか、手足の動きは正常か、深部反射は正常か、X線写真で骨が溶けたりしていないか、など鑑別をする必要がある。「寝違え」の場合には、首の動きは制限されていますが、上記の診察や検査では変化は認めない。
<一般的治療法>
第一に安静が必要であり、違えが起こった時には痛い方向には動かさずにいる方が良いとされる。医療機関では、消炎鎮痛のための湿布の処方。鎮痛消炎薬や筋弛緩薬の処方。筋肉のけいれんが原因の場合には、こむら返りの治療で使う漢方薬が有効なこともあり、痛い筋肉や筋膜に局所麻酔薬を注射する方法が有効な場合もある。
変形性膝関節症
<背景・疫学>
我が国は、高齢化社会を迎えて加齢変化を基盤とした変性疾患は確実に増加しており、整形外科疾患において変形性関節症(osteoarthritis:OA)は外来で最も多くみられる遭遇疾患の1つとなっている。その頻度は年々増加傾向にあり、60歳以上の約8割がX線学的に何らかのOAを持っているといわれている。変形性膝関節症は、OAの中でも最も頻度が高く、進行すれば歩行時痛のため日常生活動作が大きく傷害される。

<原因>
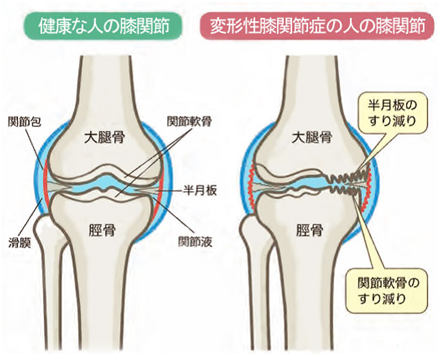 OAは、臨床的に、原疾患や外傷など明らかな要因に続発して起こる二次性OAと原因不明な一次性OAとに大別される。また病因的な視点から生物学的要因と力学的要因に大きく分類される。また、最近ではさらに遺伝的要因が大きく影響していることが明らかにされてきた。もちろんこれらの3つの要因を明確に分離することは難しく、お互いに密接に影響しあいながらOAの病態は形成されている。
OAは、臨床的に、原疾患や外傷など明らかな要因に続発して起こる二次性OAと原因不明な一次性OAとに大別される。また病因的な視点から生物学的要因と力学的要因に大きく分類される。また、最近ではさらに遺伝的要因が大きく影響していることが明らかにされてきた。もちろんこれらの3つの要因を明確に分離することは難しく、お互いに密接に影響しあいながらOAの病態は形成されている。
生物学的な要因としては、
・加齢に伴う軟骨組織の変性によるもの
力学的な要因としては、
・身体所見(体重、下肢アライメントの不良)
・外傷(膝関節内)の既往
・軟骨自体の損傷、靭帯損傷、半月板損傷
・職業、スポーツによるオーバーユース(使いすぎ)障害
・炎症性関節炎の既往(関節リウマチ、化膿性関節炎、骨壊死、結晶誘発性関節炎、滑膜性骨軟骨腫症など)
・隣接関節の影響(発育不全性股関節脱臼など)
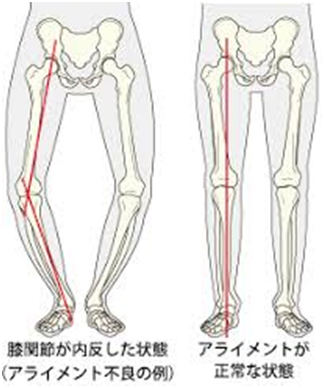
<診断>
問診や診察、時に触診で膝内側の圧痛の有無、関節の動きの範囲、腫れやO脚変形などの有無を調べ、X線(レントゲン)検査で診断。必要によりMRI検査も行われる。

<一般的治療法>
症状が軽い場合は痛み止めの内服薬や外用薬が処方され、必要に応じ膝関節内にヒアルロン酸の注射が行われる。また大腿四頭筋強化訓練、関節可動域改善訓練などの運動器リハビリテーションを行ったり、膝を温めたりする物理療法が行われる。足底板や膝装具を作成することもある。
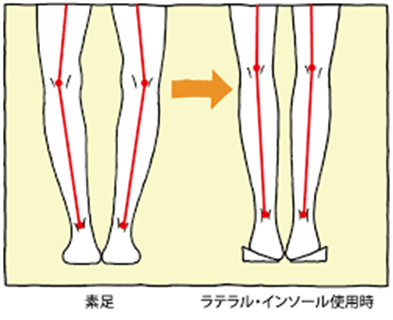
このような治療でも治らない場合は手術治療も検討される。これには関節鏡(内視鏡)手術、高位脛骨骨切り術、人工膝関節置換術などがある。
腰痛
<背景・疫学>
腰(脊柱)に由来するものと、それ以外のものに大別される。
・腰(脊柱)に由来するもの
先天異常や側弯症、腰椎分離症など主に成長に伴っておこるもの、変形性脊椎症、椎間板ヘルニア、脊柱管狭窄症、変性すべり症など主に加齢により生ずるもの、腰椎骨折や脱臼などの外傷、カリエスや化膿性脊椎炎などの感染や炎症によるもの、転移癌などの腫瘍によるものなどがある。
・それ以外のもの
解離性大動脈瘤などの血管の病気、尿管結石などの泌尿器の病気、子宮筋腫や子宮内膜症などの婦人科の病気、胆嚢炎や十二指腸潰瘍などの消化器の病気、変形性股関節症などの腰以外の整形外科の病気によるものがある。加えて身体表現性障害、統合失調などの精神疾患や精神的なストレスによる心理的な原因による場合もある。
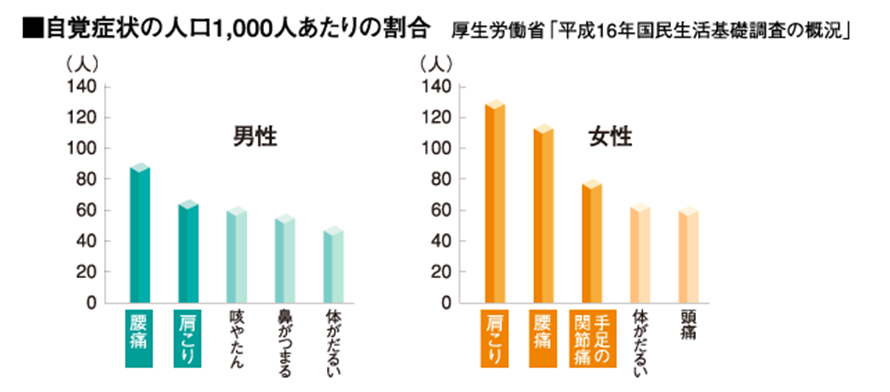
平成16年国民生活基礎調査では、日々の生活の中で感じる自覚症状として、男性では1位、女性では2位という結果が出ており、日本国民の多くが腰痛症に悩んでいることが分かっている。
<原因>
原因はさまざまであるが、症状の発症起点によって急性腰痛と慢性腰痛に分けることができる。
・急性腰痛(ぎっくり腰)
ぎっくり腰に代表され、突然、激痛に襲われるもので、この痛みは腰を五寸釘で打たれているようだとも表現される。次のようなことが要因で起こる。
・重い物を持ち上げた瞬間、腰をひねる、かがむなどの不自然な動作によるもの
・転倒事故、腰を強く打ったなどの外からの衝撃や寒冷などの環境によって起こるもの
・慢性腰痛
激痛ではなく、だるくて重い、張る、凝るような不快な長引く痛みになやまされるのが特徴。原因としては以下のようなことが挙げられる。
・長時間のデスクワーク、立ち仕事といった静的、動的な動作、寒冷など職場や生活の環境が要因となるもの
・肥満、運動不足などの生活習慣や老化によるもの
・ストレスや不安など心理的な要素が影響するもの
・消化器疾患、循環器疾患、泌尿器疾患、婦人科疾患など、病気が原因となって併発しているもの
<診断>
様々な原因があり、また病態により治療法が異なるため、正確な診断が重要。必要に応じてX線(レントゲン)検査、MRI検査、骨シンチ、筋電図検査、血液・尿検査などを行う。
<一般的治療>
内服薬、ブロック注射療法、コルセットなどの装具療法、温熱、牽引などの理学療法、運動器リハビリテーション、手術治療がある。
椎間板ヘルニア
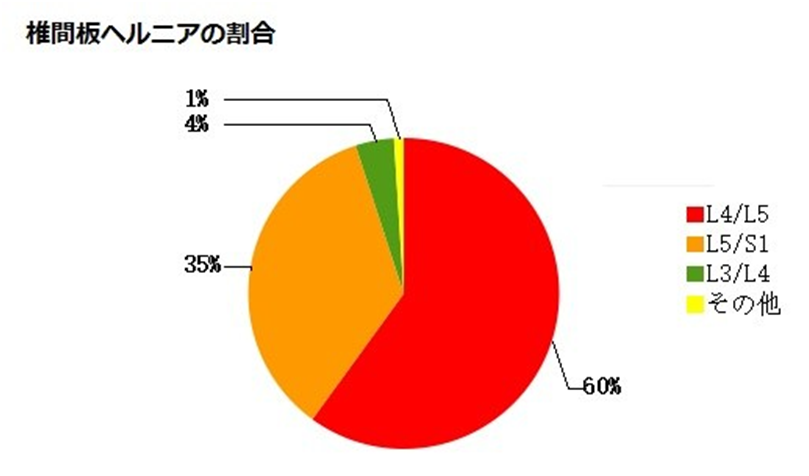
<背景・疫学>
椎間板ヘルニアは、下位腰椎
(L4/5,
L5/S1)
が最多で、次に下位頸椎に多く、胸椎には少ない。胸椎に少ないのは、胸郭により、椎体間の可動性が頚椎や腰椎に比べ少ないためである。また、神経根走行の関係から、下位腰
椎では上位腰椎に比べ、神経根症状を起こしやすく、高齢になると下位頚椎での可動性が減少しヘルニアが起こりにくくなり、比較的上位の頚椎病変を来しやすくなる。椎間板ヘルニアは、よく動く脊椎の部分で起こりやすい疾患である。
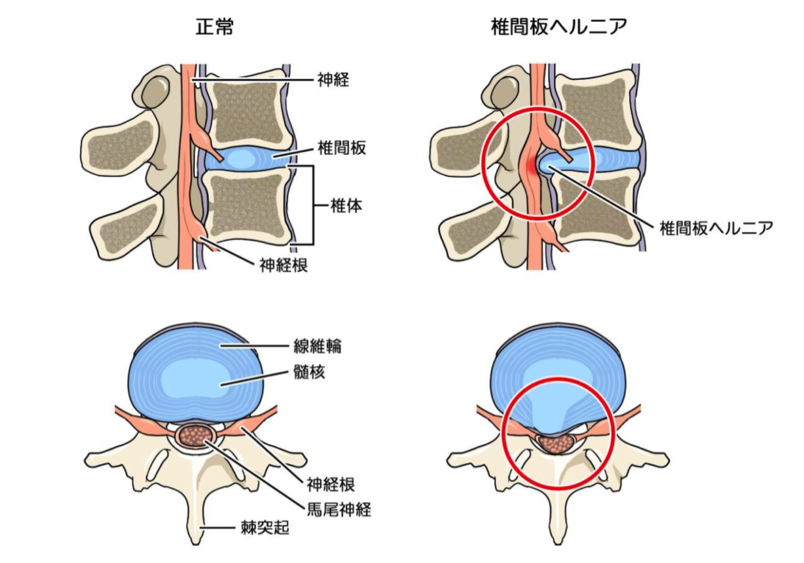
背骨と背骨の間にある椎間板というクッションが何らかの原因によって破れ、神経などを圧迫することで起こるもの。どの部位の椎間板に問題が起きたかによって、頸椎・胸椎・腰椎椎間板ヘルニアと分かれる。
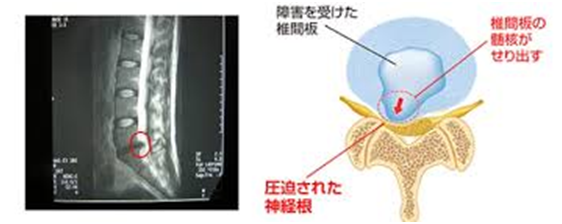
<原因>
何らかの要因で外側の繊維輪に亀裂が入り、その部分で椎間板に外圧が加わることで中の髄核が突出することで発生する。突出した髄核が神経を圧迫することで、腰や下肢(脚部)の痛みなどが現れるようになる。
<診断>
・腰椎椎間板ヘルニアの場合
下肢伸展挙上試験や下肢の感覚が鈍いかどうか、足の力が弱くなっていないか等で診断します。さらに、X線撮影、MRIなどで検査し診断を確定する。

・頚椎椎間板ヘルニアの場合
頸椎を後方や斜め後方へそらせると腕や手に痛み、しびれが増強する。
その他、手足の感覚や力が弱いこと、手足の腱反射の異常などで診断する。
<一般的治療法>
・腰椎椎間板ヘルニアの場合
痛みが強い時期には、安静を心がけ、コルセットを装着する。また、消炎鎮痛剤の内服や坐薬、神経ブロックを行い、痛みをやわらげる治療がされる。痛みが軽くなれば、牽引などの理学療法や運動療法を行うこともある。
これらの方法でよくならない場合や下肢の脱力、排尿障害があるときには手術を勧められることがある。最近では内視鏡を使った低侵襲手術も広く行われるようになってきている。
・頚椎椎間板ヘルニアの場合
痛みが強い時期には、首の安静保持を心掛け、頸椎カラー装具を用いることもある。また、鎮痛消炎剤の服用や、神経ブロックなどで痛みをやわらげる治療がされる。
症状に応じて牽引療法を行ったり、運動療法を行ったりすることもある。
これらの方法で症状の改善がなく、上肢・下肢の筋力の低下が持続する場合、歩行障害・排尿障害などを伴う場合は手術的治療を選択されることもある。